

※この記事はリハビリテーションの専門家で、理学療法士である運営者平林と、理学療法士イワモトの考えや意見をまとめて紹介しています。
なので、共感できる部分は共感して、納得できる内容は納得していただけると幸いです。
執筆者・運営者は、理学療法士(PT)や作業療法士(OT)の国家資格を取得しており、実際に病院やクリニック、介護施設など様々な場所で現場で学んできています。
ですので、記事内で紹介している内容は、リハビリテーションの視点を持った国家資格者の視点からみた意見と臨床での事実を述べています。
それを踏まえて、記事の内容は自信を持って提供しています。
しかし、【内容が絶対正しい!】とは思わないでください。
というのも、世の中には、沢山の治療方法や治療の考え方があって。
- どれが正しくて、どれが間違っているのか?
- どれが自分に適している治療なのか?
個人的な意見も沢山あり、個人の解釈や価値観、考え方によって大きく違ってきます。
ですので、『絶対にコレが正しい治療方法だ!!』みたいな考え方はできなくて。
間違いなく言える事は、どんな治療においても、【実際に試してみないとわからないよ】。という事です。
【100%これが正しい】という治療方法は存在しません。
ですので、ここで紹介している内容も一人の理学療法士の意見である事を踏まえていただきたいと思います。
そして、この記事があなたの役に立てばうれしく思います。
1 坐骨神経痛の症状と特徴

では、坐骨神経痛の代表的な6つの特徴について紹介したいと思います。
是非、参考にしてください。
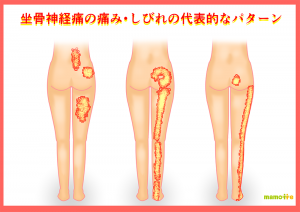
特徴その① おしりから足先にかけての痛み
これを放散痛といいます。
放散痛とは、痛みの原因がある場所から離れた部位に広がる痛みのことです。
具体的には、おしりや太ももの後ろ側、膝から下の脚の外側や後ろ側、かかと、足の甲やつま先などに痛みが現れます。
特徴その② しびれ、感覚障害
じんじんするようなしびれ感やしゃく熱感、触れた感じが鈍くなる(感覚鈍麻)などの障害が起こります。
特徴その③ 筋力の低下
神経が圧迫されると、痛みやしびれだけでなく、その神経が支配している筋肉が麻痺を起こすことがあります。
例えば、つま先を上げる筋肉が弱くなると、スリッパが脱げやすくなったり、つまずきやすくなったりします。
特徴その④ 歩行障害
痛みや筋力の低下が原因で、歩き方が異常になります。
つまずきやすくなるのも歩行障害の一つです。
また、しばらく歩くと歩けなくなり、休憩を挟むとまた歩けるようになる(間欠性跛行)症状が現れることもあります。
特徴その⑤ 姿勢の悪化
痛みなどが原因で体が傾くなど、姿勢が悪くなることがあります。
特徴その⑥ 膀胱・直腸の障害(ぼうこうちょくちょうしょうがい)
神経の障害が重度になると、排尿が困難になったり、便秘を起こしたりすることがあります。
これらの症状が全て現れるわけではなく、症状の種類や程度は人それぞれです。
また、常に症状が出る人もいれば、時々しか症状が出ない人もいます。
その日の体調や行った仕事、活動によっても症状が出たり出なかったりすることがあります。
しかし、上記のような症状が現れ、特に筋力の低下が起こっている場合は、早めの対策が必要です。

※神経支配領域・障害の分布図※
2 坐骨神経痛とは何か?

脊柱(背骨)の中には、脊髄神経という神経が通っています。
脊髄神経が正常に働くことで、手や足、体を動かしたり、熱い、寒いなどの感覚を感じることができます。
脊髄神経は脊柱の両側から手や足に枝分かれして伸びています。
首から出る神経は手の指先まで、腰から出る神経は足の指先まで伸びます。
腰部にある腰椎(腰骨)と骨盤の中心部にある仙骨(尾骨:臀部)から出る神経(第4腰神経から第3仙骨神経)を束ねたものを坐骨神経といいます。
これは人の手足に伸びる神経の中で最大の神経です。
坐骨神経は仙骨と大腿骨(ももの骨)に付着している梨状筋という筋肉の前を通り、大腿(太もも)の裏側を経て足まで伸びています。
坐骨神経が腰部やおしりで圧迫されると、痛みやしびれが生じます。
また、脊髄自体の圧迫によっても同様の症状が現れることがあります。
つまり、腰から足への痛みはほとんどが坐骨神経痛を介しているため、「坐骨神経に影響する痛み」ということで「坐骨神経痛」と総称されています。
これは症状を表す言葉であり、正式な病名ではありませんが、明確な原因がわからない場合には便宜上診断名として使われることもあります。
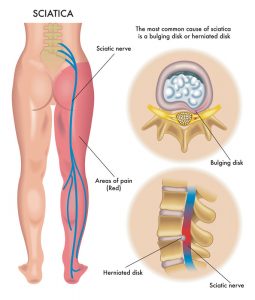
※SCIATICA NERVE:青い色の神経が坐骨神経
3 坐骨神経痛の主な原因

坐骨神経痛を起こす原因にはいくつかありますが、主なものをお伝えします。
その① 腰椎椎間板ヘルニア
脊柱(背骨)は椎骨という骨が積み重なって形成されています。
それぞれの椎骨の間には、椎間板というクッションの役割をするものが挟まっています。
この椎間板の中心部には髄核という水分の多い柔らかい物質が入っています。
椎間板に強いストレスがかかると、髄核が外に飛び出してヘルニアを引き起こすことがあります。
飛び出した髄核が神経を圧迫すると、神経障害が生じます。
腰椎は通常5個ありますが、第4腰椎と第5腰椎の間でヘルニアが起こりやすく、坐骨神経痛の原因となります。
その② 脊柱管狭窄症
脊柱管狭窄症は、脊柱の病気で神経障害を引き起こしやすいです。
椎骨のずれや変形などが原因で脊髄の通り道が狭くなった状態を指します。
狭窄の程度によって神経の圧迫の程度が変わり、症状の重さも異なります。
腰部で狭窄が起こることが多く、この場合、坐骨神経痛を引き起こします。
その③ 梨状筋症候群などとその他の原因
下記に説明していきますね。
坐骨神経痛の症状があるにもかかわらず、MRIなどの検査で明確な神経の圧迫が見られない場合にこう呼ばれます。
明確な原因がわからないため、根本的な治療が難しいことが多いです。
梨状筋は仙骨と大腿骨(ももの骨)をつなぐ筋肉で、大腿骨を外側に回す作用があります。
この筋肉の前方を坐骨神経が通っていますが、梨状筋が固くなると神経が圧迫されて坐骨神経痛を引き起こします。
稀に坐骨神経が梨状筋の中を貫通していることもあります。スポーツをしている若い方にも起こることがあります。
腸骨と仙骨の間には仙腸関節という関節があります。
この関節は通常はわずかにしか動きませんが、女性が妊娠・出産する際には大きく動くことがあります。
このため、出産後に仙腸関節障害を引き起こすことがあります。
この関節に捻挫や炎症が生じると、腰痛や下肢の痛みなど坐骨神経痛と似た症状が出ることがあります。
通常の検査ではわかりにくいため、坐骨神経痛と診断されることもあります。
主に老化によって起こる病気です。
脊柱の椎骨の変形や椎間板の変性が原因で痛みが発生したり、神経を圧迫して神経障害を引き起こしたりします。
腰部で起こりやすく、坐骨神経痛の原因となることがあります。
変形性腰椎症が悪化すると、脊柱管が狭くなり、腰部脊柱管狭窄症に進行することもあります。

正座をすると足がしびれることがありますよね。
しかし、正座をやめてしばらくするとしびれはなくなり、元に戻ります。
これは神経が短時間の圧迫には耐えられるためです。
しかし、骨などの硬いもので長時間圧迫されると、回復できないダメージを受けることがあります。
神経の症状に気づいたときは、できるだけ早く対処することが重要です。
まずは整形外科を受診することが基本ですが、足に神経の症状が出ているのに筋力検査をしない医師は避けるべきです。
また、ただの腰痛と診断された場合は、別の医師を探しましょう。
現在、医師の専門性は細分化されており、同じ整形外科医でも、膝専門や脊柱専門などに分かれています。
自分の症状に合った良い医師と出会うことが大切です。
4 腰痛と坐骨神経痛の違い

坐骨神経痛は、基本的に坐骨神経の障害によって起こる症状です。
腰痛と坐骨神経痛が同時に発生することもありますが、必ずしもそうではありません。
例えば、腰に痛みがないけれど、足だけに痛みやしびれがある場合や、逆に腰だけに痛みがあって、足には痛みやしびれがない場合もあります。
腰痛は、腰部の筋肉や筋膜など、特定の部分の障害によって起こることがあり、この場合は神経症状が現れないこともあります。
したがって、腰に痛みがないからといって、腰に問題がないと判断するのは危険です。
注意が必要です。
5 坐骨神経痛の治療アプローチ

坐骨神経痛の治療法には、手術を用いる観血的方法と、手術を行わない保存的方法があります。
観血的方法では、椎間板ヘルニアの場合に髄核を摘出したり、脊柱管狭窄症の場合に骨の一部を切除して神経の圧迫を取り除いたりします。
これらは神経障害を食い止めるための最終手段です。
保存的方法としては、徒手療法や体操などがあります。
具体的な方法を紹介します。
方法① リハビリ
主に理学療法において、坐骨神経痛を改善するための徒手的療法の実施や体操の指導、予防法の指導などを行っています。
【運動療法】
一般的にはストレッチや筋力強化訓練、必要に応じて歩行訓練などを行います。
また、温熱療法などの物理療法を取り入れることもあります。
症状は人それぞれですので、科学的に評価して原因を見つけ出し、個々に合ったプログラムを作成します。
腰痛に効果のある体操も坐骨神経痛に有効な場合がありますので、自宅でできる運動療法として利用します。
【日常生活の指導】
腰痛や坐骨神経痛は日常生活の習慣が原因となることがあります。
長時間のデスクワークや長距離運転、重いものを持ち上げる作業、中腰での作業などが原因です。
坐骨神経痛を改善・予防するためには、腰に負担のかからない姿勢や動作を学ぶ必要があります。
リハビリでは、日常生活における注意点や安全な動作の方法を指導します。
【コルセットや装具など】
必要に応じて、医師の処方に基づき、義肢装具士と協力して適切なコルセットや装具を作成し、坐骨神経痛の軽減を図ります。
コルセットは状態に応じて形や素材を選び、個々の体形に合ったものを作る必要があります。
市販のコルセットでは十分な効果が得られない場合もあるため、根本的な治療と並行して行います。
方法② 投薬
痛みが強い場合は鎮痛剤が処方されることがあります。
の他、筋肉をリラックスさせる筋弛緩剤、血液循環を改善する薬やビタミンB12などのビタミン剤も処方されることがあります。

簡単な筋力テストを行いましょう。
椅子に腰かけて、両方のかかとを床につけたまま、力いっぱいつま先を上げてみてください。
両側が同じ高さになっていますか?
次に、つま先を上げたまま手の指で足の親指を上から押してみてください。
足の親指が簡単に下がってしまう場合、坐骨神経障害による筋力低下の可能性があります。
腰に不安がある方や、既に坐骨神経痛と診断された方は、日頃から自分の筋力の状態に注意を払ってください。
筋力検査を怠り、麻痺が進行してしまうこともあります。
6 坐骨神経痛の予防策

私たちの体はそれぞれ個性的で、脊柱の形や筋肉のつき方も異なります。
似ている部分はあっても、まったく同じではありません。
遺伝による影響もあり、遺伝的にヘルニアを起こしやすい家系も存在します。
そのため、誰にでも効果がある100%の予防法はありませんが、症状の発生率を下げたり、悪化を防ぐことは可能です。
他の記事でも紹介していますが、良い姿勢を保つこと、腰痛予防のための体操をすること、正しい体の使い方を学ぶことなど、日頃から意識して自己管理を続けることが重要です。
場合によっては職種の変更を検討する必要もあるかもしれません。
体の状態や生活習慣を客観的に評価し、適切な行動をとることで、最大限の予防効果を得ることができます。
リハビリでは、脚の長さを計測して左右のアンバランスを評価したり、靴の調整を行ったりするなど、細かい部分まで配慮して腰痛や坐骨神経痛の予防を行っています。
リハビリを活用することで、より効果的な予防が可能になります。
7 まとめ:坐骨神経痛の特徴を知って、症状改善に役立てよう
今回は坐骨神経痛についてお伝えしました。
この記事を読んでいただいている方の中には、すでに坐骨神経痛の症状が出ている方がいらっしゃることでしょう。
少し痛みが出る、少ししびれる位でおさまっていればよいのでが、同じ生活を続けていると悪化してしまうこともあります。
痛みは変わらないからと安心していると、知らない間に麻痺が進行していることもあります。
こうならないためにも、定期的に評価(筋力の検査など)を行うことが重要です。
最後まで読んでいただきありがとうございました。
執筆:mamotteライター 理学療法士 イワモト
追記・編集:運営者 理学療法士 平林
この記事では、腰の痛みについてよくわかるようになり、どう対処すればいいかや、痛みを防ぐ方法も学べます。
自分で症状を管理するコツや、心の持ちようも改善できる方向性でお伝えしています。
これらの情報は、腰の痛みを早く気づいてしっかり対応するために役立ち、日常生活が楽になります。
また、痛みと上手に付き合う方法や、痛みを繰り返さないための生活のコツも身につけられます。
坐骨神経痛の症状改善に役立てられる内容だとは考えます。
是非、参考にしてほしいと思います。
最新記事 by mamotte (全て見る)
- 体重が引き起こす腰の痛み:肥満が腰痛に及ぼす具体的な影響 - 2024年5月28日
- 腰痛の背後に潜む?専門家が指摘する可能性のある12の病気 - 2022年5月4日
- 腰痛対策!医者に行く前に試すべき生活習慣の見直し方 - 2022年2月17日























mamotteライターで理学療法士のイワモトです。
今回は、坐骨神経痛の症状と特徴について、わかりやすくご説明します。
坐骨神経痛という言葉は、よく耳にすることがあるでしょう。
「そもそも、坐骨神経痛って何?」と思う方もいるかもしれません。
坐骨神経痛は腰痛と同じく、非常に辛い症状の一つです。
ただし、坐骨神経痛は総称であり、具体的な診断名ではありません。
この記事を読めば
◎ 坐骨神経痛の特徴と症状を理解して、それを治療に活かす事ができる。
といったメリットがあるでしょう。
坐骨神経痛と診断されて不安になっているあなたの役に立てばうれしいです。
最後まで読んでもらえたら幸いです。
では、本日もよろしくお願いいたします。